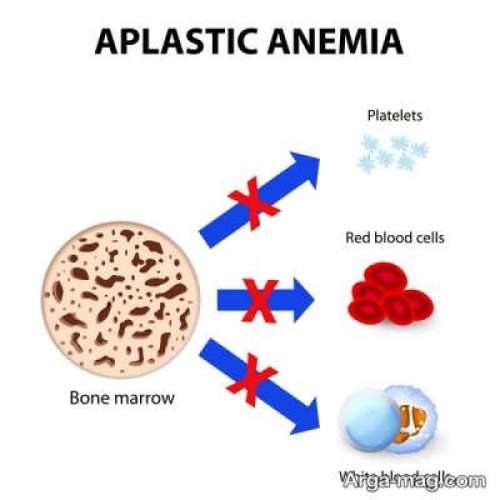
در مورد سرطان خون (Leukaemia) چه می دانید؟ لوسمی نوعی سرطان است که در بافت در حال شکل گیری خون تشکیل می شود. این بیماری با رشد غیر قابل کنترل سلول های خونی و معمولا گلبول های سفید خون در مغز استخوان مشخص می شود. گلبول های سفید خون، یک جزء اصلی از واکنش ایمنی بدن هستند. ازدحام سلول های لوسمی، باعث می شود که جایگزین سلول های خونی و سلول های مغز استخوان شوند. در این مقاله از بخش بیماری های دکتر سلام به بررسی سرطان خون می پردازیم. اگر چه بسیاری از انواع سرطان خون وجود دارند، اما برخی از آنها بیشتر از بقیه، بر روی افراد بزرگسال تاثیر می گذارند.
چه چیزی باعث سرطان خون یا لوسمی می شود؟
علت دقیق سرطان خون مشخص نیست، اما پژوهشگران معتقدند که این بیماری به دلیل جهش های ژنتیکی سلول های خونی خاصی ایجاد می شود که ناشی از عوامل ژنتیکی و یا محیطی هستند.
برخی عوامل خطر در مورد بیماری لوسمی که افراد بالغ را تحت تاثیر قرار می دهند عبارتند از:
- سن، افراد 65 ساله و مسن تر، بیشتر در معرض خطر هستند
- قرار گرفتن طولانی مدت در معرض اشعه یا دیگر مواد شیمیایی سرطان زا مانند بنزن
- سیگار کشیدن
- سابقه خانوادگی ابتلا به لوسمی
- برخی اختلالات خونی مانند پلی سیتمی ورا
- برخی سندرم های مادرزادی خاص مانند سندروم داون و آنمی فانکونی (کم خونی فانکونی)
علائم و نشانه های لوسمی حاد میلوئیدی (AML)
لوسمی حاد میلوئیدی (AML) علائم و نشانه های مختلفی می تواند داشته باشد که برخی از آنها، شایع تر می باشند.
علائم کلی و متداول
افراد مبتلا به لوسمی حاد میلوئیدی، اغلب دارای علائم غیر اختصاصی (کلی) هستند. این موارد شامل موارد زیر می باشند:
- کاهش وزن
- خستگی
- تب
- عرق شبانه
- کاهش اشتها
اینها تنها علائم و نشانه های لوسمی حاد میلوئیدی (AML) نیستند. اغلب آنها توسط چیزی به غیر از سرطان خون ایجاد می شوند.
علائم ناشی از تعداد کم سلول های خونی
بسیاری از نشانه ها و علائم لوسمی حاد میلوئیدی (AML)، در نتیجه کمبود سلول های خونی طبیعی است و زمانی اتفاق می افتد که سلول های سرطان خون، سلول های طبیعی تولید خون در مغز استخوان را از بین می برند. در نتیجه، افراد به اندازه کافی سلول های قرمز خون طبیعی، گلبول های سفید خون و پلاکت های خون را ندارند. این کمبود ها در آزمایشات خون دیده می شوند و می توانند باعث بروز علائمی شوند.
علائم تعداد کم گلبول های قرمز خون (کم خونی)
گلبول های قرمز خون، اکسیژن را به تمام سلول های بدن منتقل می کنند. کمبود گلبول های قرمز خون می تواند موجب عوارض زیر شود:
- خستگی
- ضعف
- احساس سرما
- احساس سرگیجه یا حواس پرتی
- سردرد
- رنگ پریدگی پوست
- تنگی نفس
علائم تعداد کم گلبول های سفید خون
دلیل بروز عفونت ها، ممکن است کمبود گلبول های سفید خون طبیعی (کمبود گویچه های سفید خون) باشند، مخصوصا کمبود گلبول های سفید با عنوان نوتروفیل ها، که با عفونت، مبارزه می کنند (نوتروپنی). افراد مبتلا به لوسمی حاد میلوئیدی (AML )می توانند به عفونت هایی مبتلا شوند که به نظر نمی رسد از بین بروند و یا یکی پس از دیگری، دچار عفونت می شوند. تب معمولا با عفونت همراه است.
اگرچه که افراد مبتلا به لوسمی حاد میلوئیدی (AML) به خاطر تعداد زیاد سلول های سرطان خون، می توانند گلبول های سفید خون بیشتری داشته باشند،، اما این سلول ها مانند سلول های سفید خون طبیعی، از عفونت نمی توانند پیشگیری کنند.
علائم تعداد کم پلاکت های خون
پلاکت ها معمولا به متوقف کردن خونریزی کمک می کنند.کمبود پلاکت های خون (ترومبوسیتوپنی) می تواند منجر به بروز موارد زیر شود :
- کبودی یا ظاهر شدن نقاط کوچک قرمز یا بنفش رنگ بر روی پوست
- خونریزی بیش از حد
- خون دماغ مکرر یا شدید
- خونریزی لثه ها
- خونریزی های شدید قاعدگی در زنان
علائم ناشی از تعداد زیاد سلول های سرطان خون
سلول های سرطانی در لوسمی حاد میلوئیدی (بلاست) بزرگتر از گلبول های خونی سفید طبیعی هستند و برای عبور از میان رگ های خونی، با مشکلات بیشتری مواجه می شوند. اگر تعداد بلاست ها بسیار زیاد باشد، این سلول ها می توانند رگ های خونی را مسدود کنند و گلبول های قرمز خون طبیعی و اکسیژن را به سختی به بافت ها برسانند.
این وضعیت را لوکواستازی می نامند. لوکواستازی بسیار نادر است اما یک وضعیت اورژانسی پزشکی است که باید فورا درمان شود. برخی از علائم و نشانه های آن مثل سکته مغزی می باشد و شامل موارد زیر است:
- سردرد
- ضعف در یک طرف بدن
- لکنت زبان
- گیجی
- خواب آلودگی
هنگامی که رگ های خونی در ریه ها تحت تأثیر این بیماری قرار می گیرند، افراد با تنگی نفس مواجه می شوند. عروق خونی در چشم نیز می تواند تحت تاثیر قرار بگیرند، که منجر به تاری دید یا حتی از بین رفتن بینایی می شود.
مشکلات خونریزی و لخته شدن خون در مبتلایان به سرطان خون
بیمارانی که به نوع خاصی از لوسمی حاد آمیلوئیدی با عنوان لوسمی حاد لنفوسیتی (APL ) مبتلا هستند، ممکن است با خونریزی و لخته خون مواجه شوند. همچنین ممکن است به خون دماغ مبتلا شوند که قطع نمی شود و یا اگر قطع شود، هنوز هم کمی ترشح دارد.آنها ممکن است به ورم ساق پا ناشی از وجود یک لخته خون به نام ترومبوز ورید عمقی (DVT) یا درد قفسه سینه و تنگی نفس به خاطر وجود یک لخته خون در ریه (به نام آمبولی ریوی یا PE) نیز مبتلا شوند.
درد استخوان یا مفصل
برخی از افرادی که به لوسمی حاد آمیلوئیدی (AML ) مبتلا هستند، دارای درد استخوان یا درد مفاصل ناشی از وجود سلولهای لوسمی در این مناطق هستند.
ورم کردن شکم و سرطان خون
سلول های لوسمی ممکن است در کبد و طحال نیز ایجاد شده و باعث بزرگتر شدن آنها شوند که به صورت پری یا تورم شکم ممکن است دیده شود. دنده های تحتانی، معمولا این اندام ها را پوشش می دهند اما وقتی بزرگتر می شوند پزشک نیز می تواند آنها را احساس کند.
علائمی که باعث پخش شدن و سرایت سرطان خون می شوند
پخش شدن در سطح پوست
اگر سلو لهای سرطان خون در سطح پوست پخش شوند، می توانند باعث بروز توده ها یا لکه هایی شبیه به جوش های معمولی شوند. مجموعه ای از تومور هایی که شبیه سلول های لوسمی حاد آمیلوئیدی هستند و در زیر پوست و یا سایر قسمت های بدن پدید می آیند، کلرما، سارکوما گرانولیسیتی یا سارکوما میلوئیدی نامیده می شوند. لوسمی حاد آمیلوئیدی، بدون وجود سلول های سرطانی خون در مغز استخوان، به ندرت برای نخستین بار به صورت کلرما دیده می شود.
پخش شدن در لثه ها
انواع خاصی از لوسمی حاد آمیلوئیدی (AML )ممکن است به لثه ها سرایت کند و باعث ورم، درد و خونریزی شود.
پخش شدن در سایر اندام ها
سلول های سرطان خون، کمتر به اندام های دیگر سرایت می کنند. پخش شدن آنها درمغز و نخاع، می تواند باعث بروز علائم زیر شود:
- سردرد
- ضعف
- تشنج
- استفراغ
- مشکل تعادل
- بی حسی در صورت
- تاری دید
در موارد خیلی نادر، لوسمی حاد آمیلوئیدی (AML) می تواند به چشم ها، بیضه ها، کلیه ها و یا دیگر اندام ها سرایت کند.
بزرگ شدن غدد لنفاوی
لوسمی حاد آمیلوئیدی (AML) به ندرت به غدد لنفاوی (مجموعه ای از سلول های ایمنی بدن که به اندازه لوبیا هستند) سرایت کرده و باعث بزرگ شدن آنها می شود. غددی که تحت تاثیر این بیماری قرار گرفته اند و در نواحی گردن، کشاله ران، زیر بغل و یا بالاتر از استخوان ترقوه وجود دارند، ممکن است به صورت توده هایی در زیر پوست احساس شوند.
اگر چه هر کدام از علائم و نشانه هایی که در بالا گفته شد، ممکن است توسط لوسمی حاد آمیلوئیدی (AML ) به وجود بیاید، اما احتمال اینکه به خاطرشرایط دیگر نیز ایجاد شوند، وجود دارد. با این حال، در صورت داشتن هر کدام از این مشکلات، به خصوص اگر از بین نمی روند یا بدتر می شوند، بهتر است که به پزشک مراجعه کنید تا علت، تشخیص داده شود و در صورت لزوم، تحت درمان قرار بگیرید.
انواع سرطان خون
سرطان خون به دو روش طبقه بندی می شود. یک روش این است که،گلبول های سفید خون، لنفوئید و یا سلول های میلوئیدی را تحت تاثیر قرار می دهد. لوسمی لنفوسیتی که به عنوان لوسمی لنفوئیدی یا لنفوبلاستی نیز شناخته می شود، در گلبول های سفید خون به نام لنفوسیت ها و در مغز استخوان رشد می کنند. لوسمی میلوئیدی یا میلوژنوس، ممکن است در گلبول های سفید خون به غیر از لنفوسیت ها و همچنین گلبول های قرمز و پلاکت ها ایجاد شود.
یک روش دیگر دیگر این است که چگونه این بیماری به سرعت رشد می کند و بدتر و وخیم تر می شود، به این معنا که آیا این بیماری حاد (سریع رشد می کند) یا مزمن (کند رشد می کند) است. لوسمی حاد به سرعت پیشرفت می کند و منجر به تجمع سلول های خونی رشد نیافته در مغز استخوان می شود. با این نوع لوسمی، سلول ها در مغز تکثیر و ساخته می شوند و توانایی مغز را برای تولید سلول های سالم خون کافی کاهش می دهند. لوسمی مزمن، پیشرفت کندی دارد و منجر به تجمع گلبول های سفید خون نسبتا رشد یافته، اما هنوز غیر طبیعی می شود.
لوسمی حاد لنفوئیدی (ALL)
لوسمی حاد لنفوئیدی (ALL) به سرعت پیشرفت می کند و جایگزین سلول های سالم بدن می شود که باعث تولید لنفوسیت های عملکردی با سلول های سرطان خون می شود که به درستی رشد نکرده اند. سلول های لوسمی، از طریق جریان خون، به دیگر اندام ها و بافت های بدن از جمله مغز،کبد، غدد لنفاوی و بیضه ها منتقل می شوند و به رشد و تقسیم شدن ادامه می دهند. رشد، تقسیم شدن و گسترش یافتن سلول های لوسمی، ممکن است منجر به بروز تعدادی از علائم شود.
لوسمی حاد میلوئیدی (AML)
لوسمی حاد میلوئیدی (AML) که به عنوان لوسمی میلوژنوس حاد، لوسمی میلوبلاستیک حاد، لوسمی گرانولوسیتیک حاد یا لوسمی غیر لنفوئیدی حاد شناخته می شود، نوعی از سرطان خون و مغز استخوان است که به سرعت رشد می کند.
لوسمی مزمن لنفوئیدی (CLL)
لوسمی مزمن لنفوئیدی (CLL)،نوعی از سرطان است که معمولا به کندی، در لنفوسیت های مغز استخوان شروع به رشد می کند و خیلی آرام خود را به جریان خون می رساند. همچنین ممکن است به غدد لنفاوی و اندام هایی مانند کبد و طحال نیز سرایت کند.زمانی که لوسمی مزمن لنفوئیدی (CLL)، بیش از حد باعث رشد لنفوسیت های غیر طبیعی می شود، سلول های خون طبیعی را از بین برده و بدن را برای مبارزه با عفونت با مشکل مواجه می کند.
لوسمی مزمن میلوئیدی (CML)
لوسمی مزمن میلوئیدی (CML)، که به عنوان لوسمی مزمن میلوژنوس نیز شناخته می شود، از سلول های خونی تشکیل دهنده مغز استخوان شروع می شود و سپس در طول زمان به درون خون گسترش پیدا می کند. در نهایت، این بیماری به سایر نقاط بدن نیز سرایت می کند.
لوسمی سلول های مودار (HCL)
لوسمی سلول های مودار (HCL)، نوعی نادر از زیرمجموعه لوسمی مزمن لنفوئیدی (CLL) است که به کندی رشد می کند. HCL زمانی ایجاد می شود که مغز استخوان، سلول های B (لنفوسیت ها) زیادی را تولید می کند.سلول های B، نوعی از گلبول های سفید خون هستند که با عفونت مبارزه می کنند. همانطور که تعداد سلول های لوسمی افزایش پیدا می کند، گلبول های سفید خون سالم، گلبول های قرمز و پلاکت نیز تولید می شوند.
سندرم های میلودیسپلاستیک (MDS) و سرطان خون
سندرم های میلودیسپلاستیک (MDS)، نوعی بیماری است که در آن، مغز استخوان، سلول های قرمز که حامل اکسیژن هستند، گلبول های سفید خون که وظیفه مبارزه با عفونت را بر عهده دارند و یا پلاکت ها که باعث توقف خونریزی می شوند، را تولید می کند. انواع مختلف سندرم های میلودیسپلاستیک، بر اساس تغییرات خاصی که در سلول های خونی و مغز استخوان روی می دهد، تشخیص داده می شوند. سلولهای موجود در خون و مغز استخوان که میلو نیز نامیده می شوند، معمولا غیر طبیعی یا دیسپلاستیک به نظر می رسند، از این رو به نام سندرم های میلودیسپلاستیک شناخته می شوند.
طبق گفته انجمن سرطان آمریکا، سالانه، در بین ۱۳۰۰۰ نفر، MDS تشخیص داده می شود. قبلا، MDS به عنوان یک وضعیت پری لوسمی شناخته می شد و هنوز هم به همین نام است، زیرا برخی افراد مبتلا به MDS، لوسمی حاد را به عنوان یکی از پیچیدگی های این بیماری، گسترش می دهند. با این حال، اغلب بیماران مبتلا به MDS هرگز به لوسمی حاد مبتلا نمی شوند.
درمان سرطان خون
درمان سرطان خون به طور کلی به نوع بیماری و تشخیص و نیازهای منحصر به فرد بیمار، بستگی دارد.
گزینه های درمان عبارتند از:
پیوند سلول های بنیادی و پرتو درمانی
پرتو درمانی با استفاده از انرژی های هدفمند مانند اشعه ایکس یا مواد رادیواکتیو، برای از بین بردن سلول های سرطانی، کوچک شدن تومورها و یا کاهش علائم مربوط به سرطان استفاده می شود. همچنین ممکن است در موارد زیر نیز مورد استفاده قرار بگیرد:
- به عنوان درمان اولیه برای تخریب و از بین بردن سلول های سرطانی
- ترکیب با سایر درمان ها برای متوقف کردن رشد سلول های سرطانی
- برای کوچک کردن یک تومور، قبل از انجام درمان های دیگر
- پس از انجام یک درمان دیگر برای توقف رشد هر سلول سرطانی باقی مانده
- کاهش علائم سرطان پیشرفته
پرتودرمانی بخش مهمی از درمان، برای بسیاری از بیماران است. از آنجا که هر نوع سرطان به یک نوع رویکرد متفاوت نیاز دارد، طرح و برنامه درمانی برای هر بیمار، متناسب با نیازهای منحصر بفرد و اهداف درمانی بیمار شکل می گیرد.
تکنیک های تصویر برداری به انکولوژیست های پرتودرمانی این اجازه را می دهند که قبل و در طول درمان پرتودرمانی، به طور دقیق تومور را ردیابی کنند. ما از فن آوری های پرتویی بسیار هدفمند برای فرستادن حداکثر میزان اشعه به تومورها و کمترین تاثیر بر روی بافت ها و اندام های سالم استفاده می کنیم.
پرتودرمانی ممکن است به تنهایی یا در ترکیب با دیگر درمان ها مانند عمل جراحی، شیمی درمانی، هورمون درمانی و یا ایمونوتراپی انجام شود. در طول این درمان، انکولوژیست های پرتو درمانی بر اثربخشی پرتودرمانی نظارت دارند و برنامه های درمان را طبق آن، تغییر داده و اصلاح می کنند.
عوارض جانبی رایج و شایع پرتو درمانی
درمان با پرتودرمانی ممکن است عوارض جانبی خاصی را در پی داشته باشد، از جمله :
- واکنش های پوستی
- خستگی
- لنفدوم (انسداد لنفاوی)
شیمی درمانی
شیمی درمانی، از داروهای ضد سرطانی برای کند کردن و یا متوقف کردن رشد سریع سلول های سرطانی در بدن استفاده می کند. در مراکز درمان سرطان آمریکا، انکولوژیست های پزشکی در ارائه شیمی درمانی هدفمند و به صورت جداگانه و تک نفری دارای تجربه هستند و در کنترل و مدیریت اثرات جانبی، فعال می باشند.
شیمی درمانی ممکن است برای موارد زیر، مورد استفاده قرار بگیرد :
- به عنوان درمان اولیه برای تخریب و از بین بردن سلول های سرطانی
- برای کوچک کردن یک تومور، قبل از انجام درمان های دیگر
- بعد از درمان دیگری برای نابود کردن هر گونه سلول سرطانی باقی مانده
- کاهش علائم سرطان پیشرفته
- شیمی درمانی ممکن است به روش های زیر اجرا شود:
- به صورت خوراکی (در دهان به صورت قرص یا مایع)
- داخل وریدی (تزریق داخل رگ)
- موضعی (به صورت یک کرم بر روی پوست)
- تزریق
- از طریق قرار دادن مستقیم در داخل یک سوراخ در ناحیه کمر یا یک دستگاه در زیر پوست سر
درمان هدفمند
دارو های درمان هدفمند برای توقف رشد و پیشرفت سرطان و جلوگیری از رشد و تقسیم سلول های سرطانی، تخریب آنها به طور مستقیم یا کمک به دیگر درمان ها مانند شیمی درمانی طراحی شده اند.
شیمی درمانی، سلول های سرطانی که به سرعت در بدن در حال رشد هستند را هدف قرار می دهد، خواه این سلول ها سرطانی باشند یا نباشند، در حالی که درمان هدفمند، داروها را به سمت ویژگی های ژنتیکی خاص سلول های سرطانی سوق می دهد. درمان هدفمند به طور خاص در جستجوی سلول های سرطانی است و برای کاهش آسیب رسیدن به سلول های سالم، برنامه ریزی شده است که ممکن است منجر به بروز عوارض جانبی کمتری شود.
برای کمک به شناسایی یک درمان هدفمند مناسب برای سرطان خود، پزشک ممکن است آزمایشاتی از جمله تست پیشرفته ژنوم، گرفتن اطلاعاتی بیشتر در مورد وضعیت ژنتیکی و ترکیب پروتئین و سایر ویژگی های تومور را انجام دهد. در صورتی که سرطان به دیگر درمان ها واکنش نشان ندهد و یا به سایر نقاط بدن سرایت کرده باشد و یا غیر قابل جراحی باشد، بیماران برای درمان هدفمند داوطلب می شوند. درمان هدفمند نیز ممکن است با جراحی، شیمی درمانی، پرتودرمانی یا هورمون درمانی ترکیب شود.
انواع درمان های هدفمند عبارتند از:
آنتی بادی های مونوکلونال
آنتی بادیهای مونوکلونال مولکول هایی هستند که برای جستجوی آنتی ژن های خاص موجود در سلول های سرطانی، طراحی شده اند. این داروها، برای توقف و یا کند شدن رشد سلول های سرطانی، جلوگیری از ایجاد سلول های سرطانی جدید و کنترل سایر مناطقی که ممکن است تحت تاثیر سرطان قرار بگیرند در نظر گرفته می شوند.آنها همچنین برای رساندن اشعه پرتودرمانی یا شیمی درمانی به طور مستقیم به سلول های سرطانی برنامه ریزی شده اند.
درمان با رادیونوکلوئید گیرنده پپتید (PRRT) برای درمان تومورهای نوروندوکرین (NET)
درمان با رادیونوکلوئید گیرنده پپتید، برای درمان تومورهای نوروندوکرین (NET) مورد استفاده قرار می گیرد. این نوع درمان برای ارائه دوزهای بالایی از اشعه به تومورها به منظور تخریب یا کاهش رشد آنها طراحی شده است و اثرات جانبی بیماری را کاهش می دهد.
داروهای هدفمند برای دور زدن سلول های سالم طراحی شده اند و عوارض جانبی کمتری دارند. با این حال، برخی از داروهای درمان هدفمند ممکن است بر نوع عملکرد سلول تاثیر بگذارند و اثرات جانبی را در پی داشته باشند که در این موقعیت، به درمان های حمایتی نظیر درمان طبیعی یا تغذیه درمانی نیاز می باشد. اثرات جانبی ممکن است شامل بروز خستگی، مشکلات هاضمه، فشار خون بالا، پوست خشک یا نوک انگشتان متورم باشد.
درمان هدفمند یک دانش در حال تکامل است و تمام انواع سرطان ها ممکن است با داروهای هدفمند درمان نشوند. سازمان غذا و داروی آمریکا، چندین مورد از درمان های هدفمند را به عنوان درمان سرطان مورد تائید قرار داده است. این درمان ها عبارتند از هورمون درمانی، مهار کننده های انتقال سیگنال،ا لقاء کننده های آپوپتوز، تنظیم کننده های بیان ژن، مهار کننده های رگزایی (آنژیوژنز) و مولکول های آزاد کننده سم.
اضطراب بیماران و سرطان
اضطراب یک واکنش طبیعی در برابر سرطان است. امکان دارد فرد هنگام انجام آزمایش غربالگری سرطان، نتایج آزمایش ها، تشخیص سرطان، معالجه سرطان یا پیش بینی عود سرطان، دچار اضطراب شود. اضطراب مرتبط با سرطان باعث می شود احساس درد را در فرد افزایش پیدا کند، در خواب فرد ايجاد اختلال شود، ایجاد حالت تهوع و استفراغ كند، و مداخله در کیفیت زندگی بیمار داشته باشد. اگر اضطراب عادی به پریشانی غیرطبیعی و ناتوان کننده، یا به ترس نگرانی بیش از حد تبدیل شود، در اين صورت ممکن است درمان شخص تضمین نشود. اما ميتوان با پايين آوردن اضطراب میزان بقا از سرطان را افزايش داد.
افراد مبتلا به سرطان بايد بدانند که احساس اضطرابشان در زمان های مختلف افزایش یا کاهش می یابد. بیمار با گسترش سرطان یا شدت گرفتن بیماری، اضطراب بیشتری پیدا می کند. سطح اضطراب که توسط یک فرد مبتلا به سرطان تجربه می شود با اضطراب تجربه شده توسط شخص دیگر متفاوت است . اکثر بیماران با کسب اطلاعات بیشتر در مورد سرطان خود و درمانی که می توانند انتظار داشته باشند، می توانند اضطراب خود را کاهش دهند. برای برخی از بیماران بویژه کسانی که قبل از تشخیص سرطان اضطراب شدید را تجربه کرده اند، احساس اضطرابشان بیش از حد افزایش یافته و در درمان سرطان اختلال ایجاد می شود.
اضطراب شدید همراه با درمان سرطان، بیشتر در بیمارانی که سابقه اختلالات اضطرابی یا افسردگی دارند و یا بیمارانی که در هنگام تشخیص سرطان این شرایط را تجربه می کنند رخ مي دهد. اضطراب همچنین ممکن است براي بیمارانی که دچار درد شدید هستند، معلوليت دارند، دوستان یا اعضای خانواده کمی برای مراقبت از آنها وجود دارد، بیمارانی که به درمان پاسخ نداده یا سابقه آسیب شدید جسمی یا عاطفی دارد رخ بدهد. متاستازهای سیستم عصبی مرکزی و تومورهای موجود در ریه ها باعث مشکلات جسمی و اضطراب می شوند. بسیاری از داروها و درمان های سرطان می توانند احساس اضطراب را تشدید کنند.
برخلاف آنچه ممکن است انتظار داشته باشد، بیماران مبتلا به سرطانهاي پیشرفته به دلیل ترس از مرگ، اضطراب را تجربه می کنند، اما بیشتر آنها، ترس از درد کنترل نشده ويا تنها ماندن یا وابستگی به دیگران مضطرب مي شوند. بسیاری از این عوامل با درمان قابل کنترل و کاهش است.
ممکن است برخی از افراد به دلیل موقعیت های غیر مرتبط با سرطان خود در زندگی خود دچار اضطراب شدید شده باشند که این شرایط اضطرابي در اثر یک تشخیص سرطان عود کننده تشديد مي شود. ممکن است بیماران بخاطر ترس شدید نتوانند اطلاعاتی را که توسط مراقبان به آنها داده می شود دريافت کنند و از پس درمان آن برآیند. به منظور برنامه ریزی برای درمان اضطراب بیمار پزشک می تواند در مورد علائم بیمار سؤالات زیر را بپرسد:
- آیا از زمان تشخیص یا معالجه سرطان، تاکنون هیچ کدام از علائم زیر را داشته اید؟
- چه زمانی این علائم رخ می دهد (یعنی چند روز قبل از شروع درمان، شب ها یا در زمان خاصی) و چه مدت طول می کشد؟
- آیا احساس لرز، و عصبی بودن می کنید؟
- آیا احساس تنش، ترس و وحشت کرده اید؟
- آیا به دلیل ترس مجبور شده اید از مکان ها یا فعالیت های خاص خودداری کنید؟
- آیا احساس تپش قلب داريد؟
- آیا هنگام عصبی شدن مشکل نفس تنگي دارید؟
- آیا تعریق یا لرز غير طبيعي داشته اید؟
- آیا مشكلي در معده خود احساس کرده اید؟
- آیا احساس کرده اید که توده ای در گلو دارید؟
- آیا از ترس اینکه ممکن است در خواب بمیرید، می ترسید چشمانتان را ببندید؟
- آیا در مورد آزمایش تشخیص بعدی یا نتایج آن از هفته هاقبل نگران هستيد؟
- آیا به طور ناگهانی حالت بی کنترلی یا دیوانه شدن داشته اید؟
- آیا ترس از مرگ دارید؟
- آیا نگران این هستید که چه زمانی درد شما باز خواهد گشت و چقدر بد خواهد شد؟
- آیا نگران این هستید که آیا قادر خواهید بود به موقع دوز داروی درد خود را دریافت کنید يا نه؟
- آیا بیشترين زمان را در رختخواب می گذرانید زیرا می ترسید در صورت ایستادن یا حرکت، این درد شدت می یابد؟
- آیا اخیراً دچار سردرگمی شده اید؟
اختلالات اضطرابي شامل اختلال سازگاری، اختلال هراس، فوبیا، اختلال اضطراب عمومی و اختلال اضطراب ناشی از سایر شرایط پزشکی عمومی است.
درمان اختلال اضطراب بیماران سرطانی
ممکن است تمایز بین ترس های عادی مرتبط با سرطان و ترس های غیر طبیعی شدید که می تواند به عنوان یک اختلال اضطراب طبقه بندی شود دشوار باشد. درمان بستگی به این دارد که چگونه اضطراب در زندگی روزمره بیمار تأثیر می گذارد. اضطراب ناشی از درد یا وضعیت پزشکی، یا نوع خاصی از تومور و یا اثرات جانبی داروها (مانند استروئیدها)، معمولاً با درمان علت اصلی کنترل می شود. كمك به روانپزشک برای تشخیص اختلال اضطراب در صورت وجود، ويا براي تعیین اینکه آیا شیمی درمانی یا سایر داروها می تواند باعث علائم اضطراب شود، بسيار مهم و كار ساز است .
درمان اضطراب با ارائه اطلاعات و پشتیبانی کافی از بیمار شروع می شود. تدوین استراتژی های مقابله ای، بدست آوردن اطلاعات کافی به منظور درک کامل بیماری ها و گزینه های درمانی، استفاده از منابع موجود و سیستم های پشتیبانی می تواند به تسکین فرد بيمارکمک کند. بیماران مي توانند از سایر گزینه های درمانی برای كنترل اضطراب بهره مند شوند، از جمله: روان درمانی، گروه درمانی، خانواده درمانی، شرکت در گروه های خودیاری، هیپنوتیزم و تکنیک های آرامش بخش مانند تصاویر هدایت شده (نوعی تمرکز متمرکز بر تصاویر ذهنی برای کمک به مدیریت استرس )، یا بیوفیدبک در همین حین داروها به تنهایی یا همراه با این تکنیکها استفاده مي شوند. به طور کلی بیماران بخاطر ترس از اعتیاد نباید از مصرف داروهای تسکین دهنده اضطراب خودداری کنند. پزشکان در صورت مشاهده کاهش علائم مقدار دارو را كاهش مي دهند.
ملاحظات بعد از درمان
پس از اتمام درمان سرطان، یک فرد بازمانده از سرطان با نگرانی های جدیدی روبرو مي شود، ممکن است هنگام بازگشت به محل کار دچار اضطراب شوند، ممکن است از معاینات پیگیری و آزمایش های بعدی ترس داشته باشد یا از عود سرطان بترسند،همچنين به دلیل تغییر در شکل ظاهری بدن، اختلال عملکرد جنسی، مشکلات تولید مثل یا استرس پس از آسیب، امكان دارد اضطراب را مجددا تجربه کنند. برای کمک به افراد در تنظیم زندگی پس از سرطان برنامه های زنده ماندن، گروه های حمایتی، مشاوره و سایر منابع در دسترس هستند.
پیشرفت های درمانی برای مبتلایان به سرطان خون
روش های درمانی جدیدی برای بیماران مبتلا به سرطان خون یا بيماري هاي خوني بد خيم مانند: لوسمی، لنفوم و میلوما متعدد، با سرعت سریع تری وجود دارند.
پیشرفت های درمانی زیر به عنوان گام های کوچک تلقی مي شوند، نه جهش های بزرگ به جلو. با این حال، این روش های درمانی ممکن است مزایای بقا را ارائه دهد که می تواند برای افراد مبتلا بسیار معنی دار باشد.
در بعضي از اين روش هاي نو ظهور ممكن است شعله اميد بيماران سوزانده شود مانند روش پيوند مغز استخوان. در این شرایط، بیماران می خواهند كه زندگی کنند و همچنین تا زمانی که می توانند، می خواهند زنده بمانند.
| دارو ها: | بيماري هاي مورد مطالعه | برتری های نسبی | |||
| اینوتوزوماب اوزوگامیسین (بسپونسا) | سلول B یا عود کننده | 35 درصد پاسخ کامل در مقابل 4 درصد درمان استاندارد.
8 ماه بقای متوسط در مقابل 4 ماه با روش درمان استاندارد. |
|||
| (Lenalidomide (Revlimid | میلوم مولتیپل (تازه تشخیص داده شده) | درمان نگهدارنده با لنالیدومید پس از پیوند میزان مرگ و میر را 25 درصد در مقایسه با روشهای دارو نما کاهش می دهد.
بقا بیماری 8 ماه با لنالیدومید در مقابل 23 ماه |
|||
| داونوروبیسین و لیپوزوم سیتارابین برای تزریق Vyxeos
|
مربوط به درمانهای تازه تشخیص داده شده AML
AML با تغییرات مرتبط با میلوئید پلاسمیAML_MRC
|
بقای بهبود یافته در مقایسه با بیمارانی که درمان جدا از دانوروبیسین و سیتارابین داشته اند9 ماه در مقابل 5 ماه. | |||
راهنمای دستورالعمل محافظت از خود در برابر سرطان را دريافت كنيد:
كم کردن غذاهای فرآوری شده و گوشت قرمز می تواند به کاهش خطر ابتلا به سرطان کمک کند. این دستور العمل ها برای محافظت بهتر از شما در برابر غذاهای غنی از آنتی اکسیدان هستند. ثبت نام کنید و راهنمای خود را بگیرید.
1- (Inotuzumab Ozogamicin (Besponsa برای لوسمی حاد لنفوسیتیک طبق برآوردهای انجمن سرطان آمریکا، حدود 5 هزار و 970 مورد جدید لوسمی لنفوسیتی حاد (ALL) در سال 2017 در ایالات متحده پیش بینی شده بود. با وجود پیشرفت هاي بسيار در دهه های اخیر از سرطان های مختلف خون، پیش گويي ها برای بیماران مبتلا به ALL ضعیف است.
پیوند سلول بنیادی آلوژنیک (پیوند مغز استخوان از یک اهدا کننده) نوید درمان را برای بزرگسالان ALL ارائه می دهد. با این حال، یک مانع برای درمان وجود دارد كه آن پايين بودن ميزان ترمیم کامل با روش هاي شیمی درمانی فعلی است. پیوند سلول های بنیادی مستلزم این است که فرد به بهبودی کامل دست پیدا کند. متأسفانه افراد نسبتاً کمی كه مبتلا به سلول (B) عود یا مقاوم به مواد عودکننده (مقاوم به درمان) و یا مقاوم در برابر (CHP) هستند، ممکن است به مرحله پیوند برسند، بنابراین سازندگان دارو به دنبال ابزارهای جدیدی برای هدف قرار دادن این سلول های سرطانی بودند. حمله به سلول هایی كه علامت CD22 دارند ممکن است یکی از همین ابزارها باشد. CD22 مولکولی است که توسط سلول های خاصی در بدن ساخته شده و توسط سلول هاي ديگري مانند برچسب در قسمت بیرونی سلول و درون غشای سلولی قرار می گیرد. حدود 90 درصد بیماران مبتلا به سلول B B ALL، موارد مولکول CD22 را دارند و این موضوع در تجارت سرطان بسیار خوب است.
اینوتوزوماب اوزوگامایسین (Besponsa) یک آنتی بادی مونوکلونال ضد CD22 است که به کلایشیامایسین متصل شده است و همچنين ماده ای است که می تواند سلول های هدفمند را از بین ببرد.
ازوگامایسین Inotuzumab كه به آن ملتحمه هم گفته می شود، زیرا يك نوع آنتی بادی است که می تواند سلول ها را از بین ببرد. قسمت هاي يك آنتی بادی سلول هایی را نشان می دهد که دارای نشانگر CD22 هستند و قسمت هاي مزدوج سلول هدفمند را از بین می برد.
2- FDA اینوتوزوماب اوزوگامایسین inotuzumab :
براساس شواهد حاصل از كارآزمائی بالینی كه در آن محققان ایمنی و كارآیی دارو را در مقایسه با رژیم شیمی درمانی جایگزین قرار دادند، را تأیید كرد. این کارآزمایی شامل 326 بیمار مبتلا به ALL B- سلول عودکننده بود که یک یا دو درمان قبلی را انجام داده بودند.
مطابق با FDA، از 218 بیمار ارزیابی شده، 35.8 درصد افراد که ازتوزوماب اوزوزامابین اینوتوزوماب را داشتند، برای مدت ٨ ماه درمان کاملی را تجربه کردند. بیمارانی که از شیمی درمانی جایگزیني استفاده كردند، تنها 17.4 درصد درمان متوسطی را برای مدت 4.9 ماه تجربه کردند. بنابراین، اوزوگامیسین inotuzumab یک گزینه درمانی مهم برای سلول های B عود شده است.
عوارض جانبی رایج اینوتوزوماب اوزوگامایسین شامل:
- پایین بودن سطح پلاکت ها (ترومبوسیتوپنی)
- پایین بودن سطح گلبول های سفید خاص (نوتروپنی، لوکوپنی)
- عفونت
- پایین بودن سطح گلبول های قرمز (کم خونی)
- خستگی
- خونریزی شدید
- تب ( پیرکسیا)
- حالت تهوع
- سردرد
- کمبود گلبول های سفید خون با تب (نوتروپنی تب)
- آسیب هاي کبدی (ترانس آمینازها و / یا گاما گلوتامیل ترانسفراز افزایش یافته)
- درد شکم و بیلی روبین زیاد در خون (هایپربیلیروبینمی)
است.
3- لنالیدومید (Revlimid) :
پس از پیوند در مولتیپل میلوما براساس نتایج مطالعات متاآنالیز، و درمان نگهدارنده با لنالیدومید و پیوند سلول های بنیادی خونساز اتولوگ (پیوند مغز استخوان از طریق اهدای خود) در مقایسه با روش های دارونماها، بیماران مبتلا به مولتیپل میلوما 25 درصد کاهش یافته اند.
مک کارتی و همکارانش داده های بیماران را از سه کار آزمایی بالینی تصادفی از ایالات متحده، فرانسه و ایتالیا بررسی کردند. این مطالعات شامل بیماران مبتلا به میلوما مولتیپل، که پیوند مغز استخوان (اتولوگ) دریافت کردند و پس از آن 1،208 نفر از آنها با لنالیدومید تحت درمان قرار گرفتند، در مقابل 603 بیمار دارونما که به سادگی مشاهده می شدند و تحت نظارت قرار گرفتند.
بیماران تحت درمان با روش لنالیدومید، بدون پیشرفت بیماریشان، در مقایسه با افرادی که دارونما بودند، بقا را بهبود بخشیدند (52.8 ماه در مقابل 23.5 ماه). در مجموع 490 بیمار درگذشتند و بقا قابل توجهی در گروه لنالیدومید مشاهده شد.
تعداد بیشتری از بیماران در گروه لنالیدومید، خونریزی و تومور بدخیم اولیه را تجربه کردند. با این حال، میزان پیشرفت، مرگ و میر در گروه دارونماها بیشتر بود.
4- شیمی درمانی ترکیبی ثابت برای لوسمی میلوئید حاد:
AML یک نوع سرطان است که به سرعت در حال پیشرفت است که از مغز استخوان شروع می شود و باعث افزایش تعداد گلبول های سفید خون در جریان خون می شود. امسال تقریباً 21380 نفر مبتلا به AML تشخیص داده شده اند و تقریبا 10،590 بیمار مبتلا به AML در اثر این بیماری درگذشت.
Vyxeos یک ترکیب ثابت از داروهای شیمی درمانی داونوروبیسین و سیتارابین است که ممکن است به بعضی از بیماران کمک کند که زندگی طولانی تر داشته باشند .
Vyxeos برای درمان بزرگسالان با دو نوع لوسمی میلوئید حاد (AML):
- AMLL\t-AML مربوط به درمانهای تازه تشخیص داده شده
- AML تغییرات مرتبط بامیلوئيد پلاسمی(AML-MRC)
T-AML یک روش شیمی درمانی یا پرتودرمانی در حدود 8 تا 10 درصد بیماران سرطانی است، که به طور متوسط، طی پنج سال پس از درمان انجام می شود . AML-MRC نوعی AML است که با داشتن سابقه برخی از اختلالات خونی و سایر جهش ها در سلول های لوسمی همراه است. هر دو بیمار t-AML و بیماران مبتلا به AML-MRC امید به زندگی بسیار کمی دارند.
در یک کارآزمایی بالینی، 309 بیمار مبتلا به t-AML یا AML-MRC که تازه تشخیص داده شده بودند، برای آنها روش Vyxeos یا به طور جداگانه درمان داونوروبیسین و سیتارابین تجویز شد، بیمارانی که Vyxeos دریافت کرده بودند طولانی تر از بیمارانی که تحت درمان جداگانه داونوروبیسین و سیتارابین قرار گرفتند زنده ماندند. (بقای کلی 9.56 ماه در مقابل 5.95 ماه).
عوارض جانبی شایع شامل: خونریزی، کمبود گلبول های سفید خون همراه با تب (نوتروپنی تب)، بثورات، تورم بافت ها، تهوع، التهاب غشاهای مخاطی (مخاط) و سایر عوارض جانبی از جمله مشکلات دستگاه گوارش عفونتهای جدی و ضربان قلب غیر طبیعی (آریتمی).